Синоними: дегенеративно-деструктивна патология на опорно-двигателния апарат, патология на опорно-двигателния апарат.
Код по МКБ-10: M42.
Остеохондрозата е дегенеративно-деструктивно увреждане на гръбначния стълб, което засяга междупрешленните дискове, лигаментния и ставния апарат, както и телата на прешлените. Патологията провокира нестабилност и изкривяване на прешлените с развитието на синдром на остра болка. Лечението включва елиминиране на възпалителния синдром чрез приемане на НСПВС и хондропротектори за забавяне на процесите на разрушаване на костите.
Остеохондрозата възниква поради разрушаването на костните и колагенови структури. В допълнение, патологията е придружена от нарушения на минералния метаболизъм, което води до загуба на здравина на костната тъкан. Това води до изместване на междупрешленните дискове, нарушаване на целостта на ставите и прешлените. Болестта е склонна към прогресия. При липса на терапия остеохондрозата прогресира, което допринася за лошо кръвообращение и появата на главоболие. В някои случаи лезията може да доведе до херния.
Колко често се среща остеохондроза?
Болестта е доста често срещана. Според СЗО тази патология засяга от 45 до 85% от населението на света. Най-често остеохондрозата се развива при хора на възраст 30-35 години. В някои случаи заболяването се развива при хора в по-млада възраст. Жените и мъжете боледуват еднакво често.
Видове и етапи на остеохондроза
Класификация на остеохондрозата според степента на увреждане на гръбначния стълб:
- полисегментален (широко разпространен);
- сакрален;
- лумбален;
- гръдния кош;
- цервикален.
Класификация според рентгенографските промени:
- Стадий 0 – няма промени в междупрешленния диск.
- 1 стадий – предимно вътрешна травма на диска с незначителни изменения.
- Етап 2 - значително увреждане на вътрешната част на диска при запазване на външната повърхност.
- Етап 3 - увреждане на целия диск: пукнатини се разпространяват по външната повърхност на диска, което може да доведе до екструзията му в междупрешленното пространство.
Класификация по функционални и клинични прояви:
- Етап 1 - функционалната активност на засегнатия сегмент е запазена, отбелязва се лека болка на мястото на лезията.
- Етап 2 - в резултат на сублуксации на телата на прешлените, прищипване на нервни окончания и изпъкналост на диска, функционирането на гръбначния стълб започва да се нарушава. Болката на мястото на лезията се увеличава.
- Етап 3 - в резултат на деформация на гръбначния стълб се появяват хернии на междупрешленните дискове. Болката става по-интензивна.
- Етап 4 - пациентът практически губи способността си да се движи. Подвижността на гръбначния сегмент практически липсва и се открива значително мускулно напрежение. Отбелязано е увреждане.
Клинични стадии на остеохондроза
С развитието на патологичния процес се появяват редица промени, характеризиращи се с определени симптоми.
- Предклиничен стадий на остеохондроза (1-ва степен). Отбелязани са незначителни промени. Болката се появява и става по-изразена при навеждане и обръщане, усеща се бърза умора и напрежение в мускулите на гърба. За корекция е достатъчен курс на хондропротектори и редовна система за тренировъчна терапия.
- Клиничен стадий на остеохондроза (степен 2). Открива се нестабилност между прешлените. Болката става интензивна, излъчва се към ръцете, раменете или долните крайници, усилва се при завъртане и навеждане. Това се дължи на намаляване на височината на междупрешленните дискове. Пациентите съобщават за умора, объркване, главоболие и намалена работоспособност. Лечението включва фармакологични средства, мехлеми, физиотерапевтична корекция и система за тренировъчна терапия.
- Образуване на херниална издатина (3 степен). Болката става по-интензивна и се проявява не само на мястото на лезията, но и в местата на възможно облъчване. Мускулите започват да губят динамична сила, крайниците изтръпват. Откриват се хернии на междупрешленните дискове. Подвижността на гръбначния стълб намалява. Пациентите са загрижени за слабост и замайване. Необходимо е да се реши въпросът с хирургическата интервенция.
- Разрушаване на междупрешленните дискове (степен 4). Дисковете започват да се заместват от съединителна тъкан. Лезията може да включва няколко гръбначни сегмента. Въпреки това, степента на разрушение в тях може да варира. Има нарушение на координацията на движенията, засилване на главоболие и замаяност, поява на шум в ушите.
причини
Основните причини за развитието на остеохондроза.
- Излишно телесно тегло.
- Хранителни разстройства: липса на храни, съдържащи калций и витамин D.
- Лоша стойка и съпътстваща патология на опорно-двигателния апарат (плоскостъпие, ревматизъм, сколиоза, лордоза и кифоза).
- Липса на физическа активност: заседнала работа, липса на физическа активност.
- Травматично увреждане на гръбначния стълб.
- Прекомерна физическа активност, която уврежда телесните тъкани.
- Генетично предразположение към развитието на болестта.
- Неправилно образуване на тъкани на опорно-двигателния апарат.
Съществуват значителен брой рискови фактори за образуване на остеохондроза, които, ако има предразположение, могат да предизвикат началото на заболяването.
Основните са следните:
- Продължителна и честа хипотермия.
- Дегенерация на тъканите, свързана с възрастта.
- Заболявания на свода на стъпалото, което води до претоварване на гръбначния стълб.
- Метаболитни нарушения (свързани с възрастта загуби на хондроитин и глюкозаминови съединения).
- Хронично претоварване на гръбначния стълб поради продължително носене на неудобни и тесни обувки.
- Професионални рискови фактори (работа в принудително положение, трептене на тялото и чести завои, вдигане на тежести).
- Характеристики на микроклимата: комбинация от висока влажност и ниска температура.
- Рязко спиране на спортните дейности и намаляване на физическата активност.
- Чести стрес, нервно напрежение, което причинява спазматична активност на мускулите, които деформират гръбначния сегмент.
Развитие на патология
Горните фактори причиняват прекомерен стрес върху прешлените. Това води до мускулен спазъм. Възникват нарушения в системното кръвообращение, нарушава се ефективността на метаболитните процеси - образуват се дегенеративни промени.
Междупрешленните дискове се деформират и изтъняват и започват да излизат извън гръбначния стълб.
Има четири основни етапа в развитието на остеохондрозата.
- Етап първи. Количеството влага, съдържащо се в сърцевината на междупрешленния диск, намалява. Той се сплесква, което води до по-малки пространства между прешлените. Хрущялът започва да се покрива с малки пукнатини. По правило на първия етап от формирането на заболяването пациентът няма болка.
- Етап втори. Тъй като междупрешленното пространство се свива, лигаментният и мускулен апарат започват да се спазмират. Това допринася за прекомерната подвижност на гръбначния сегмент и неговото изместване.
- Трети етап. В резултат на прогресирането на дегенеративните процеси възниква протрузия (екструзия) на диска и сублуксация на телата на прешлените.
- Четвърти етап. В междупрешленното пространство започват да се образуват остеофити (костни шипове). Те частично стабилизират патологично подвижния гръбначен сегмент и предпазват от луксации. С течение на времето броят им се увеличава значително. Това води до почти пълна загуба на подвижност на гръбначния стълб. В същото време започват да се нараняват нервите и съдовете, разположени в близост до прешлените.
Симптоми на остеохондроза в различни части
Симптомите на остеохондрозата имат строга зависимост от зоната на увреждане на гръбначния сегмент и тежестта на увреждането.
Увреждане на шийните прешлени
В допълнение към болката във врата, пациентите често съобщават за следните неспецифични симптоми:
- Намалена зрителна острота.
- Звънене и шум в ушите.
- Замаяност.
- Появата на цветни петна пред очите и трептене на „мухи“.
- Повишаване на кръвното налягане.
- Намалена острота на слуха.
- Нощна сънна апнея (хъркане).
- Парестезия (нарушена чувствителност) в горните крайници, шията и кожата на лицето.
- Промяна на силата на гласа.
- Атаки на припадък.
- Главоболие в теменната, темпоралната и тилната област. Засилва се по време на движение.
Увреждане на гръдния кош
- Силна болка между лопатките.
- Болка при дълбоки, остри вдишвания.
- Парестезия (изтръпване) на кожата на гърба, корема и гърдите.
- Затруднено повдигане на горните крайници.
- Болка в областта на сърцето за дълго време. Естеството е остро, пронизващо, остро, има специфична точка на болка, която пациентът може да посочи.
- Затруднено навеждане.
Остеохондроза на лумбалния и сакралния гръбнак
- Lumbodynia – болка в лумбалната и сакралната част на гръбначния стълб, излъчваща се към долните крайници. Може да се засили при движения в засегнатия сегмент.
- Хиперхидроза (повишено изпотяване).
- Усещане за студ в долните крайници при комфортна телесна температура.
- Постоянно напрежение в лумбалния мускулен корсет.
- Усещане за изтръпване и пълзене в долните крайници.
- Промени в потентността при мъжете.
- Нередовен менструален цикъл при жените.
При дълъг курс на остеохондроза, засегнатите сегменти, като правило, растат заедно. В този случай основните симптоми са затруднения в мобилността, а болката значително намалява.
Характеристики при жените и мъжете
Няма съществени разлики в протичането на остеохондрозата при мъжете и жените. Само допълнителните автономни симптоми се различават на фона на лумбалните лезии. При мъжете процесът може да бъде придружен от сексуална дисфункция, при жените - от нередовен менструален цикъл. По време на менопаузата жените могат да получат по-тежки симптоми на цервикална остеохондроза. Това се дължи на последствията от хормонална дисфункция, която причинява допълнителна вазоконстрикция.
С какво може да се обърка остеохондрозата?
- Анкилозиращ спондилит на анкилозиращ спондилит. Характеризира се с постепенно възходящо увреждане на гръбначния стълб със сливане на гръбначните сегменти. Води до липса на мобилност.
- ревматизъм. По правило се придружава от увреждане на сърдечните клапи и големите стави.
- Ревматоиден артрит. В допълнение към лезиите на малките стави на ръцете и краката могат да бъдат открити лезии на бъбреците.
- Уролитиаза, аднексит. Болката може да се излъчва към лумбалния гръбнак. За изясняване на диагнозата е необходимо ултразвуково сканиране.
- Коронарна болест на сърцето. Мониторингът на Холтер е необходим, за да се изключат пристъпи на ангина пекторис, напомнящи болка поради гръдна остеохондроза.
Проучвания
- Клинично интервю и преглед от лекар. Позволява ви да установите симптоми, да изключите съпътстващи патологии и да изберете необходимите диагностични изследвания.
- Рентгенова снимка на гръбначния стълб. Позволява ви да определите естеството на промените в телата на прешлените, да оцените степента на стесняване на ставната цепка, наличието и размера на остеофити.
- MRI (магнитен резонанс) визуализира костни структури и хернизирани издатини на междупрешленните дискове.
- CT (компютърна томография) има по-малко информативна резолюция от MRI. Трудно е да се определи наличието и размера на херниална издатина.
- Дуплексно ултразвуково сканиране. Методът се използва, когато е необходимо да се идентифицират атеросклеротични съдови лезии. Оценява се скоростта на кръвния поток и наличието на стесняване на ъгловото легло.
- Миелографията е метод на рентгеново изследване с контрастно вещество. Позволява ви да определите наличието на херния.
Методите за изследване на остеохондрозата са предимно инструментални, тъй като лабораторната диагностика не разкрива значителни промени. За извършване на диференциална диагноза с редица ревматологични патологии (ревматизъм, анкилозиращ спондилит, ревматоиден артрит, остеопороза) се препоръчва провеждането на редица изследвания: CBC, ESR, CRP, урея, ревматоиден фактор, ASL-O, фибриноген, концентрация на калций в кръвта.
Методи за лечение
Лекарствена терапия
Включва болкоуспокояващи и противовъзпалителни лекарства под формата на инжекции и таблетки. Мехлеми и кремове се прилагат локално. Техният брой се избира в зависимост от тежестта на синдрома на болката.
Хондропротекторите се използват за лечение на остеохондроза. Предпочитат се комбинираните препарати с комбинация от хондроитин и глюкозамин. Хондроитинът възстановява ставната повърхност, като насърчава регенерацията на костната тъкан, докато глюкозаминът спомага за регенерацията на лигаментния апарат. Тези лекарства изискват курс от поне 3 месеца, 2 пъти годишно.
Физиотерапия
Използват се техники за лазерна корекция, електрофореза и фонофореза, магнитна терапия, нискочестотни токове. Това ви позволява да намалите болката в засегнатия сегмент и да удължите възможността за функционална активност на гръбначния стълб.
Лечебна физкултура
Добре подбраната тренировъчна система ви позволява да укрепите лигаментния и мускулния апарат. Това предотвратява образуването на херниални издатини и развитието на сублуксации. Освен това нормализира метаболизма в междупрешленните дискове и подобрява локалното кръвообращение.
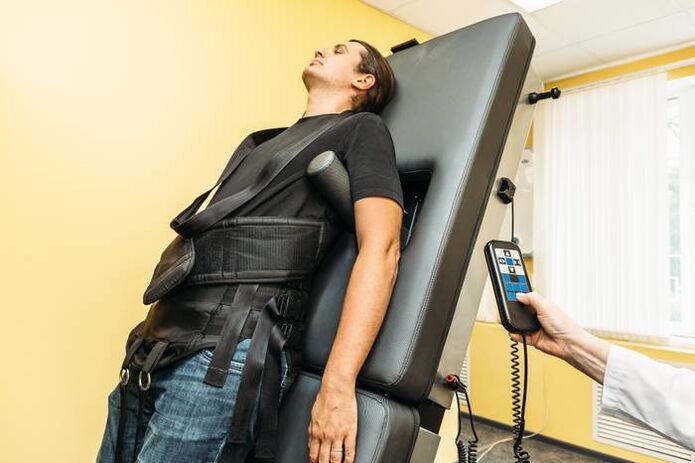
Екстензия на гръбначния стълб (тракция)
Скелетната тяга с помощта на модерно оборудване се използва извън периода на обостряне. Това помага да се поддържа еластичността на лигаментния апарат и разстоянието между прешлените. Тази мярка ви позволява да поддържате еластичността на мускулната рамка на гърба.
масаж
Елиминира спазматичната активност на гръбначните мускули. Това води до намаляване на болковите симптоми, нормализира кръвоснабдяването и води до укрепване на опорно-двигателния апарат (лигаменти и мускули).
Рефлексология
Позволява ви да намалите симптомите на фокална болка чрез въздействие върху определени рефлексни зони.
За постигане на клиничен ефект е необходимо редовно прилагане на тези методи в комбинация.
Хирургично лечение на остеохондроза
Използва се в случай на неефективност на консервативната терапия.
Микрохирургичното лечение е за предпочитане при наличие на междупрешленна херния.
Отстраняване на засегнатия диск и замяна с имплант. Това ви позволява да възстановите междупрешленното разстояние и да премахнете симптомите на остеохондроза.
Усложнения и прогноза
- Пристъпи на мигрена.
- Стеснение (стеноза) на гръбначния канал.
- Вегето-съдовата дистония е повишена активност на симпатиковата нервна система, което води до скокове на кръвното налягане.
- Радикулитът е възпаление на нервните окончания.
- Ишиас – болка в долните крайници и задните части, свързана с увреждане на седалищния нерв.
- Лумбагото е синдром на силна болка в лумбалната област.
- Хернията на Schmorl е изместване на междупрешленния диск в кухината на самия прешлен.
С интегриран подход: комбинация от фармацевтични методи, физиотерапевтична корекция и физиотерапевтични методи може значително да намали прогресията на заболяването.
Профилактика
- Поддържане на правилна поза.
- Избягване на физическо бездействие.
- Предотвратяване на наранявания на гръбначния стълб и вдигане на тежести.
- Закупуване на ортопедични легла.
- Ако позицията е неудобна по време на работа, препоръчително е да носите специален корсет.
- Извършете физическа терапия, насочена към поддържане на активността на мускулите на гърба.
- Избягване на хипотермия.
























